循環器科とは
血液やリンパ液などの生命の維持のために重要な体液を、体内の隅々に循環させるための器官を循環器と言います。具体的には心臓や血管を指します。当クリニックの循環器科では、日本循環器学会認定の循環器専門医である院長が、この心臓や血管、さらに脳血管疾患(脳卒中)、腎臓等の疾患に関しても、専門的に診療します。
心臓や血管の病気というと、命に関わる重い病気をイメージするかもしれません。確かに狭心症や心筋梗塞、肺塞栓症、動脈瘤、脳卒中などは、引き起こしてしまうと、重篤な状況になり、緊急の治療を必要とするものも数多くあります。その一方で、高血圧など生活習慣病といわれる段階で治療を開始すれば、予防が可能です。当クリニックの循環器科では、生活習慣病の段階の治療から、重篤な疾病に発展する可能性のある症状への診断・治療をおこないます。
もし、以下のような症状がありましたら、早めの受診をお勧めします。
- 胸の痛みを強く感じる、冷や汗が出る
- 胸に締めつけられるような違和感を覚える
- 胸やけがする
- 歩行・運動時に胸が苦しくなり、休むと楽になる
- 動悸がする(鼓動が速くなる、強い鼓動を感じる)
- 脈が乱れる、飛ぶ
- 息苦しくなる(とくに横になっているとき)
- 以前よりも運動時の息切れがひどくなった
- 失神した(意識を失った)
- 心電図や胸部X線検査で異常を指摘された
- 血圧が高い など
循環器科でみられる主な疾患
高血圧、不整脈、動脈硬化、脂質異常症(高脂血症)、狭心症、心筋梗塞、心不全、心臓弁膜症、閉塞性動脈硬化症、大動脈瘤 など
心臓病
心臓病は心臓の構造、機能に異常が発生し、引き起こされる病気の総称です。心臓病には心不全、冠動脈疾患(狭心症・心筋梗塞等)、心臓弁膜症、不整脈、先天性心疾患などがあります。

心不全
心不全は、心臓が悪いために、息切れ、むくみなどが起こり、だんだん悪化していって、 寿命を縮めてしまう状態を指します。全身に血液を送るポンプとしての機能が弱まるために発症します。心不全を引き起こす原因としては、冠動脈疾患、弁膜症、心筋症、高血圧症、不整脈などがあります。この他、過度のストレスによって引き起こされることもあります。
急激に心臓の機能が低下する「急性心不全」と、心不全の状態が慢性的に続く「慢性心不全」があり、急性心不全は命に関わる場合があります。一方、慢性心不全も、急に増悪して急性心不全となる場合も少なくありません。以下のような症状がある場合、心臓に何らかの問題があるとも考えられますので、お早めにご受診ください。
心不全で現れる症状例
- 血圧が下がった
- 疲れやすくなった
- からだがだるい
- 手足が冷たい
- 息苦しい、動いたときに動機や息切れがする
- 尿の量が減った
- 足などにむくみが出た
- 夜、咳が止まらない
- 体重が増えた
- 横になると苦しく、座ると楽になる
- 食欲がない
冠動脈疾患(狭心症・心筋梗塞)
心臓の筋肉に酸素や栄養を運ぶのが冠動脈です。この冠動脈が何らかの理由で内径が狭くなり、血流が悪くなって起こるのが狭心症、さらに血管が詰まり、血流が途絶えることで、心筋が壊死してしまい(これを梗塞と言います)、起こるのが心筋梗塞です。血流が悪くなる理由としては動脈硬化と攣縮(血管の痙攣)があります。
狭心症や心筋梗塞では胸部に痛みや圧迫感を感じます。特に心筋梗塞では痛みや締め付けられるような感覚が強く現れますので、至急、受診されることをお勧めします。早期に治療を行えば、心筋梗塞でも壊死の範囲を小さく抑えることができます。
弁膜症
心臓には血液が逆流しないよう、僧帽弁、大動脈弁といった構造物があります。心臓弁膜症はこれらの弁に異常が発生し、血流に異常が現れるものです。息切れや咳などの症状があり、さらに胸痛や呼吸困難に陥ることもあります。
心筋症
心臓の筋肉に異常が起きる病気で、広い意味では心筋梗塞により心筋が障害されるものも心筋症と言えます。狭い意味では心筋そのものの病気のことで、心室の収縮が低下し、拡大してくる拡張型心筋症と、心臓の壁が厚くなってしまう肥大型心筋症があり、遺伝的要因や免疫不全などが原因として考えられています。
不整脈
心臓の拍動が極端に少なかったり(徐脈)、多かったり(頻脈)、あるいは不規則の場合(期外収縮)を指して、不整脈と言います。運動や緊張によって拍動は変化しますが、そうした原因が無く、突然起こるものです。
不整脈の症状としては「徐脈」による息切れや疲れ、「頻脈」による動悸や吐き気、発汗、「期外収縮」による胸部の不快感や痛みなどがあります。「諸脈」や「頻脈」では意識が遠のくこともありますので、注意が必要です。
心臓は電気信号によって一定の拍動を行っていますが、この電気信号に何らかの異常が生じると、不整脈が発症すると考えられています。明らかな心臓病に至っておらず、疲労やストレス、また加齢等によって引き起こされる場合もあります
治療が必要と認められた場合、「徐脈」であれば体内にペースメーカーを取り付けたり、「頻脈」であれば抗不整脈薬の使用や、脳に血の塊が飛んで脳梗塞を引き起こすのを防ぐ抗凝固薬を使用します。余分な電気信号を抑えるカテーテルアブレーション治療を行う場合もあります。
動脈硬化症
動脈は本来、柔軟性を持っている血管ですが、これが何らかの原因によって血管の内径が狭窄し、次第に柔軟さを失って、硬く、脆くなっていくことを動脈硬化と言います。その原因には、高血圧症や脂質異常症、糖尿病などの生活習慣病が、深く関わっていると言われています。
高血圧により血管内の圧力が常に高い状態であると、血管は厚く、硬くなり、傷つきやすくなります。またコレステロールなどの脂質が血液中にあふれている状態だと、血管の傷などに付着してプラーク(垢)となり、次第に溜まっていって血管を狭窄させる原因となります。また糖尿病で血液中の血糖値が高い状態であると血管が傷つきやすくなるとされています。
動脈硬化は、心筋梗塞などの心疾患、脳梗塞などの脳疾患、腎不全などを引き起こす、とても恐ろしい病気です。早い段階で、予防、治療することが重要でしょう。動脈硬化を改善するには、それぞれの生活習慣病の段階からの改善が重要です。
生活習慣病のページ
脳卒中
脳の血管が詰まる、あるいは破れるなどすることで、脳に血液が届かなくなり、突然、脳神経が障害された状態となることを、総じて脳卒中と呼びます。脳血管障害と言われることもあり、より早期に治療することで(4~5時間以内が目安)、後遺症を軽くできる可能性が高まる救急疾患です。
脳卒中は原因によって、「脳梗塞」「脳出血」「くも膜下出血」「一過性脳虚血発作」の4つに分けられます。

脳梗塞
脳動脈の狭窄や閉塞に伴って、脳の神経細胞に血液が供給されなくなり、障害か発症するものです。細い血管に動脈硬化が起こり発症するもの(ラグナ梗塞)、太い血管の動脈硬化によるもの(アテローム梗塞)、心臓にできた血栓か脳に届き脳動脈を詰まらせるもの(心原性脳塞栓症)などがあります。
脳出血
脳動脈が破れ、あふれた血液により脳神経が障害されたことで発症するものです。細小動脈が高血圧等により動脈硬化が進行し、血管がもろくなることで発症します。細小動脈は脳内に入り込んでいるため、出血が起こると脳内に広がってしまいます。
くも膜下出血
脳の表面を走る主幹脳動脈の一部が膨れてできた脳動脈瘤が破裂し、脳の表面を覆う「くも膜」と呼ばれる薄い膜の内側に出血が広がるものです。脳卒中の中では死亡率が高い、非常に危険なものです。
一過性脳虚血発作
脳梗塞と同様のことが起こりますが、24時間以内(ほとんどの場合は1時間以内)に消失した状態を言います。脳梗塞の前触れとして起こることが多く、放置しておくと脳梗塞を引き起こす危険性がありますので、適切な治療および予防が必要となります。
脳卒中では、以下のような症状が見られる場合があります
- 片側の手や足、顔の片側が麻痺したり、しびれたりする(手足のみ、顔のみの場合もあります)
- 呂律が回らなくなる、言葉が出てこない、他人の言葉が理解できなくなる
- 力は入るが、立ったり歩いたりできず、フラフラしてしまう
- 片側の目が見えない、物が二つに見える、視野の半分が欠ける
片側の目に靄がかかったように、突然、一時的に見えなくなる - 今まで経験したことのないような激しい頭痛がする
重篤な場合は意識がなくなることもありますので、上記のうち一つでも症状が現れた場合、早急にご受診ください。また場合によっては救急車を呼ぶことをお勧めします。
腎臓病
腎臓に何らかの障害が起こり、それが慢性化して機能が低下すると、末期の腎不全に至り、人工透析が必要になってしまうリスクがあります。またそれだけではなく、高血圧、脳卒中、心臓病などの循環器病の原因となったり、悪化させたりすることがわかっています。
そこで腎臓に何らかの異常が見られたら、早期のうちに改善を図り、腎不全や循環器病を引き起こさないようにすることが重要になります。以下のような場合は、なるべく早期にご受診ください。
- 尿検査で「尿潜血」や「たんぱく尿」を指摘された
- 顔色が悪い
- 立ちくらみ、貧血
- 健診等で腎機能が悪いと言われた
- 疲れやすい、倦怠感、息切れがする
- 尿の色や状態がおかしい
- 顔や足がむくむ
- 糖尿病の治療中である
- 家系的に腎臓病が心配 など
尿潜血とは
尿に赤血球が混じる滋養体です。原因としては、主に腎臓や尿管、膀胱、および尿の通り道(尿路・尿道)に何らかの異常がある場合です。疲労などによる一過性の尿潜血もありますが、炎症や結石、腫瘍などによる可能性もありますので、検査することをお勧めします
たんぱく尿とは
尿中にたんぱくが出てしまう状態です。原因としては、急性腎炎や慢性腎炎などの腎臓病、また糖尿病、膠原病(こうげんびょう)、高血圧など、全身疾患による場合があります。適切な治療のためには、検査を行い、原因を見定めることが重要となります。
慢性腎臓病(CKD)とは
下記のうちどちらか、あるいは両方の状態が、3カ月以上続いている場合、慢性腎臓病(CKD)と診断されます。
- 蛋白尿などの尿の異常、画像検査や血液検査、病理所見で明らかな腎障害がある
- 糸球体濾過量が60ml/分/1.73㎡未満と、腎臓の濾過機能の低下がみられる
腎臓には老廃物や余分なミネラルを体外に排出したり、過剰なナトリウムを排出するなどして血圧を調節したり、造血ホルモンを分泌してして赤血球の産出を促したり、ビタミンDを活性化してカルシウムを骨に沈着させるなどの役割りを果たしています。こうした体の機能を正常に保つ重要な役割を果たしている腎臓の機能が低下すると、健康に重大な影響与えてしまいます。
とくに慢性腎臓病(CKD)は高血圧と密接な関係にあります。塩分の摂り過ぎなどで体内の塩分バランスが崩れると、血圧が上がります。血圧が上がると腎臓に負担がかかり、障害を起こします。するとさらに血液中の塩分バランスがとれず、血圧が上がるという悪循環に陥り、CKDが悪化していきます。また糖尿病による腎臓障害、糖尿病腎症も要注意です。糖尿病により腎臓の血管に障害が起き、腎臓機能が低下してしまうもので、透析導入の原因となる病気の第一位となっています。
慢性腎臓病(CKD)の治療や予防には、まず生活習慣の改善が重要となります。塩分を控えるなどの食事療法、肥満等を改善する運動療法、さらに禁煙やアルコールの抑制などをしていきます。それでも改善か見られない場合は、原因などを鑑みて、各種の薬物療法を行っていきます。
骨粗しょう症
当クリニックの循環器科では、骨粗しょう症の診療も行っています。普通、骨のことであれば、整形外科と思われるかもしれませんが、骨粗しょう症は、骨の新陳代謝が上手くいかず、骨がもろくなってしまう病気で、生活習慣なども深く関わっており、循環器科における診療が大切になります。
たとえば食塩を多くとると、腎臓からナトリウムが尿の中に多く出てきます。その一部がカルシウムに置き換わります。このカルシウムは血液や骨から出てきますので、骨量が減ることになります。また腎臓機能が低下すると活性化ビタミンDの産出が低下することで、カルシウムが骨に定着しにくくなり、骨が弱くなっていきます。
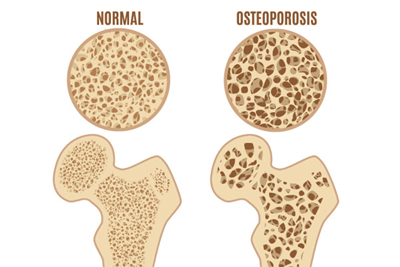
骨粗しょう症は女性に多い疾患と言われており、約10人に1人が骨そしょう症とみられています。80歳以上の女性では2人に1人以上が骨粗しょう症に罹患しているとされていますが、これはエストロゲンという女性ホルモンの一種が、骨の新陳代謝に際して骨からカルシウムが溶け出すのを抑制する働きを担っており、そのホルモンの分泌量が、閉経期に低下するためと考えられています。一方近年、男性も骨粗しょう症が増加傾向にあります。これは糖尿病や慢性腎臓病など、生活習慣病の増加が誘因となっているとみられています。
骨粗しょう症の診断には骨密度検査を行います。検査法には以下の3つがあります。
| DXA(デキサ)法 |
|---|
| 2種類のX線を使い、主に大腿骨近位部や腰椎の骨密度を正確に測定します(全身に用いる場合もあります)。 |
| 超音波法 |
| 踵や脛の骨に超音波を当てて測定するものです。X線を用いないため、妊娠中の方でも測定可能です。 |
| MD(エムディ)法 |
| 手の骨と厚さの異なるアルミニウム板とを、X線にて同時に撮影し、骨とアルミニウムの濃度の比較によって測定します。 |
これらの結果と、骨折の有無などを総合的に判断し、骨粗しょう症の診断をつけていきます。
骨粗しょう症の治療では、骨がもろくなっていくのを抑え、骨折を防ぐことが重要です。そのため、骨密度の低下を抑制するための薬物治療を行います。治療薬としては、女性ホルモン製剤(エストロゲン)やビスフォスフォネート製剤など、骨吸収を抑制する薬、活性型ビタミンD3製剤、ビタミンK2製剤、テリパラチド(副甲状腺ホルモン)などの骨の掲載を促進する薬、さらには骨を作る主要成分の補給としてカルシウム製剤などを使用します。
薬物療法に加えて、食事や運動など、生活習慣の改善を通じての骨の強化も大切です。カルシウム、ビタミンD、ビタミンKなど、骨の形成を促進する栄養素を取るよう心がけ、乳製品や野菜、肉などのタンパク質もバランスよくとっていくことが大切です。また骨は負荷がかかるほど骨を作る細胞が活発になりますので、階段の上り下りや、軽いウォーキングなどを無理のない範囲での運動をお勧めします。このほか日光(紫外線)を浴びることはビタミンDを作るのにも有効です。
自宅透析
当クリニックでは、自宅での人工透析のサポートをしています。現在では透析施設と同様の透析機器を自宅に設置し、医師の管理の下、患者さんが自分自身で、自宅で透析を行うことが可能です。
自宅での透析は、患者さん自身の生活スケジュールに合わせて時間や回数を決められるため、社会生活への復帰にも有利なものとなります。またそれだけではなく、週5回以上の頻回透析や、1日おきの確実透析、長時間透析、オーバーナイト透析など、通院では難しいスタイルの透析も可能で、通院による透析と比較し、生命予後も向上することが知られています。
但し、自宅での透析は、様々な要件を満たさなければなりません。例えば、透析機器の準備や設定、自己穿刺等、患者さんご本人か、ご家族など介助者の方の管理が必要ですので、事前に透析に関する知識及び技術を習得しておくことが必要になります。また透析自体は保険適用ですが、自宅での機器の設置場所や設置費用、水道代や電気代は自己負担となります。また、緊急時の対応(医療機関への連絡方法など)についても決めておかなければなりません。また、他に合併症のある場合は、自宅透析が難しい場合もあります。
詳細については、お気軽にご相談ください。

循環器科で行う主な検査
循環器科では診断をつける際、以下のような検査を行う場合があります。

心電図検査
心臓の電気的な変化に関して時間を追って記録し、心臓の働き具合(拡張、収縮 など)を調べていく検査です。通常は、電極を手首、足首、胸に貼り付けて心臓の電気的変化を記録していく12誘導心電を用い、検査時間は約1~2分です。これにより、虚血性心疾患(狭心症、心筋梗塞)、不整脈、心肥大、心膜炎などを診断します。
胸部X線撮影(レントゲン検査)
背中側からX線を当て、胸部を撮影する検査です。心臓、肺、大きな血管の状態などを確認します。肺がんや肺炎、肺結核といった肺に関する病気の診断に加え、心臓弁膜症、心筋梗塞等、心臓が拡大してしまう病気の発見や大動脈の状況の確認など、循環器の診断にも役立ちます。
心臓超音波検査(心エコー)
心臓超音波検査は、超音波を心臓に当て、返ってくる反射波(エコー)を超音波検査装置がキャッチし、心臓やその周囲の内部の様子を画像化したものです。この検査では、心臓の形や大きさ、動き、弁の狭窄や逆流の程度などが確認できます。また、心筋梗塞、心臓弁膜症、心筋症、心肥大、心膜炎などの病気の発見にもつながります。検査時間は約20~30分です。
ホルター心電図
通常の心電図検査では検査時間が限られるため、早朝や夜間に冠動脈の痙攣や不整脈の症状が起きやすいとされる「冠攣縮性狭心症」など、見つけにくい心疾患の診断に効果を発揮するのがホルター心電図です。小型の心電図記録計を24時間以上装着し、心電図を記録し続ける検査です。現在は防水機能が備わっている機種もあり、シャワーを浴びながらも記録し続けることも可能です。
